Ремонт перфоратора makita и dewalt в Минске
Адреса сервисных центров
- Выбрать город:
- Брест
- Витебск
- Гомель
- Гродно
- Могилев
Отправьте заявку и мы подготовим для Вас коммерческое предложение.
Наличный и безналичный расчет.
Отправьте заявку и мы подготовим для Вас коммерческое предложение.
Наличный и безналичный расчет.
Отправьте заявку и мы подготовим для Вас коммерческое предложение.
Наличный и безналичный расчет.
Отправьте заявку и мы подготовим для Вас коммерческое предложение.
Наличный и безналичный расчет.
Первомайский район с 10.00 — 19.00 г. Минск, ул. Руссиянова 11
Отправьте заявку и мы подготовим для Вас коммерческое предложение.
Наличный и безналичный расчет.
Подробнее
- Понедельник — Пятница 10.00 — 19.00
- Суббота — Выходной
- Воскресенье — Выходной
- Без перерыва на обед
- +375 (44) 554-13-48
- +375 (29) 554-13-48
- +375(17) 358-53-70
- reminfo84@mail.
 ru
ru
Октябрьский район с 9.00 — 18.00 г. Минск, ул. Могилевская 12
Отправьте заявку и мы подготовим для Вас коммерческое предложение.
Наличный и безналичный расчет.
Подробнее
- Понедельник — Пятница 9.00 — 18.00
- Суббота — Выходной
- Воскресенье — Выходной
- Без перерыва на обед
- +375 44 762 21 88
- +375 29 762 21 88
- +375 25 694 78 91
- [email protected]
Наш профессиональный сервисный центр выполняет работы по ремонту электроинструмента в Минске и Минской области.
Запчасти для электроинструмента
У нас Вы можете заказать и купить необходимые запчасти для самостоятельного ремонта электроинструмента.
Фрунзенский район с 9.00 — 18.00 г. Минск, пер. Ольшевского 1
Отправьте заявку и мы подготовим для Вас коммерческое предложение.
Наличный и безналичный расчет.
Подробнее
- РЕЖИМ РАБОТЫ
- Понедельник — Пятница 9.00 — 18.00
- Суббота, Воскресенье — Выходной
- +375 (29) 603-40-01
- +375 (29) 746-39-59
- +375 (25) 694-78-91
- rem-zone.
 [email protected]
[email protected]
Ремонт бензоинструмента, электроинструмента. Продажа запчастей и оснастки.
Отправьте заявку и мы подготовим для Вас коммерческое предложение.
Наличный и безналичный расчет.
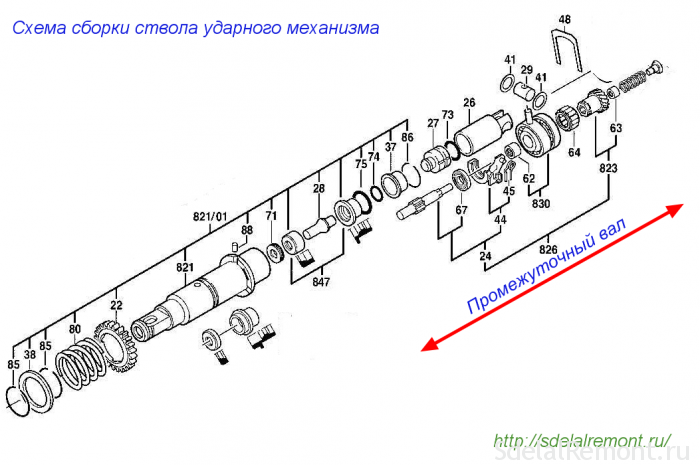
Как известно разные модели перфораторов имеют свои особенности конструкции, что собственно и является их отличительной особенностью и зависят они от производителя и мощности устройства. И, тем не менее, даже при наличии отличительных особенностей, они содержат однотипные узлы и системы, которые позволяют им выполнять главные функции. Потому ремонт перфоратора makita или другой марки должны делать профессионалы, разбирающиеся во всех тонкостях.
Основными узлами перфоратора можно назвать: электродвижок, регулятор, ротационный механизм и гильза, однако есть и вспомогательные, которые расширяют возможности устройства и делают их эксплуатационные характеристики более удобными и безопасными.
Казалось бы, что такое ремонт кнопки перфоратора? Ан нет, к решению этой проблемы подходить надо с максимальной ответственностью, ведьот небольшой детали может зависеть работа всего механизма. Потому не имеет значения, какая деталь одного из самого мощного и сложно ремонтно-строительного инструмента будет ремонтироваться, главное чтобы решением вопроса занимался специалист. Тем более что модели с отличными скоростными характеристиками отремонтировать достаточно не просто.
Потому не имеет значения, какая деталь одного из самого мощного и сложно ремонтно-строительного инструмента будет ремонтироваться, главное чтобы решением вопроса занимался специалист. Тем более что модели с отличными скоростными характеристиками отремонтировать достаточно не просто.
Сразу же хочется отметить, что устройство любой марки, сделанное с применением современных технологий, является трудоемкой задачей. Специалисты знают, что самым загруженным участком рабочих элементов остается зажим, который удерживает вставленный в него бур. Дело в том, что зажимом производятся механические движения, которые передаются буру, и соприкасается с рабочим материалом.
Хотя ремонт устройства может потребоваться и при других причинах, связанных с тем, что пыль, образующаяся при работе с твердым сырьем, может накапливаться в корпусе, тем самым приводя к износу деталей. Именно эта проблема решается, как говорят мастера, на ура, так как достаточно заменить детали и агрегат готов к работе.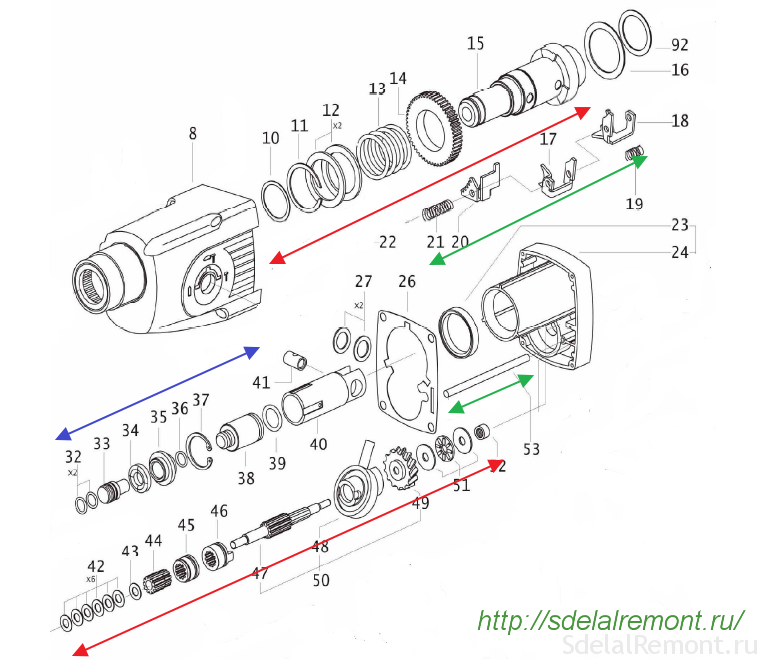
Внимание! Для предотвращения поломки перфоратора от пыли достаточно следить за чистотой зажима и блюсти целостность шпинделя.
Также важно пользоваться специальными смазками, нанося их на хвостовик бура, перед тем как установить его в зажим. Смазывающие препараты желательно покупать фирменных марок, так как они обладают водостойким эффектом. Таким образом, при соблюдении правил эксплуатации, ремонт перфоратора dewalt или других марок потребуется не скоро.
Кто должен делать
ремонт ударного механизма перфоратора?Основную рабочую функцию агрегата выполняет пневмомеханизм, который чаще всего применяется в современных моделях (с его помощью ударная энергия образуется при минимальной движковой мощности).
Дифференцируются две базовых составляющих ударного механизма у пневматики, которые используются для устройств легких/средних, также как и средних/тяжелых. Во время работы устройства вращательные движения от мотора поступают на втулку механизма преобразования движения, находящегося внутри. Но и наружный элемент, соединенный с поршнем, совершает колебания. Воздушное пространство, образованное между поршнем и тараном, концентрирует повышенное давление и разжижение, что вынуждает таран повторять движения поршня и наносить удары по бойку, после чего происходит удар по патрону. Отсюда получается, что электродвигатель изменяется в ударную энергию устройства.
Но и наружный элемент, соединенный с поршнем, совершает колебания. Воздушное пространство, образованное между поршнем и тараном, концентрирует повышенное давление и разжижение, что вынуждает таран повторять движения поршня и наносить удары по бойку, после чего происходит удар по патрону. Отсюда получается, что электродвигатель изменяется в ударную энергию устройства.
У пневмата механизм имеет функцию самоотключения, потому перфоратор может работать без ударов. Но вне зависимости от типа движка ремонт ударного механизма перфоратора можно доверить только специалисту.
Заказать услугу
Ваше имя (обязательно)
Ваш e-mail (обязательно)
Тема
Сообщение
Как и какой выбрать перфоратор для дома
Перфоратор является одним из самых мощных и самых востребованных инструментов в любом ремонте, на стройплощадке, да и просто в быту человека, который предпочитает самостоятельно справляться со всеми домашними задачами. Однако выбрать перфоратор для дома не так просто из-за обилия производителей, моделей и широкого диапазона цен.
Давайте подробнее рассмотрим, что представляет собой данное устройство и как выбрать перфоратор среди множества существующих моделей.
Перфоратор – прибор для сверления, обеспечивающий помимо вращательного движения рабочего инструмента его продольно-осевое движение (удар). Подходит он для использования на абсолютно разных материалах: шлакоблок, кирпич, бетон и т.д.
Основными деталями устройства перфоратора являются редуктор, электродвигатель, ударный механизм и патрон. К дополнительным относятся: антивибрационная система, механизм фиксации инструмента в определенном положении, механизм ограничения глубины сверления, система удаления пыли и т.д.
Перфоратор имеет электропневматический и электромеханический принципы удара и оснащен предохранительной муфтой, которая задействуется в момент усилия (например, при сверлении армированной бетонной плиты инструмент сталкивается с металлом). Муфта предохраняет перфоратор от поломки, а вас – от дорогостоящего ремонта.
Почему выбирают именно перфоратор, а не ударную дрель?
Основным отличием является ударный момент – у дрели он происходит за счет обычной «трещотки», используется редко в качестве вспомогательного, и основной функцией все равно является вращение сверла.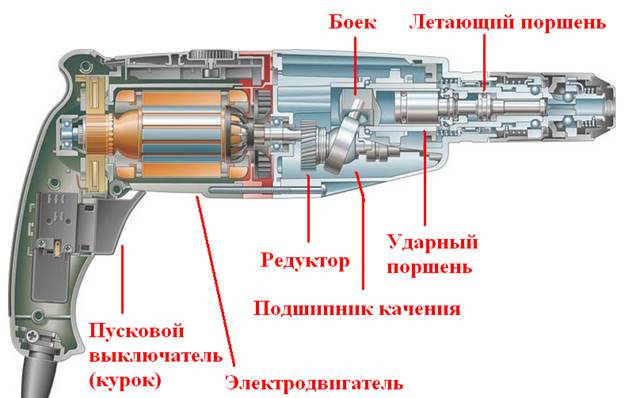 У перфоратора помимо вращения идет постоянное продольно-осевое движение, поэтому он рассчитан на большие нагрузки и подходит для более твердых материалов.
У перфоратора помимо вращения идет постоянное продольно-осевое движение, поэтому он рассчитан на большие нагрузки и подходит для более твердых материалов.Перфораторы можно разделить на бытовые и промышленные. Первые достаточно просты в применении и подходят для домашнего использования, вторые эксплуатируются в строительстве и промышленности. Естественно, функциональные и ценовые категории у них будут разные, но не стоит приобретать дорогой профессиональный перфоратор для домашних условий – вы не будете использовать и половины его возможностей, а потому переплата не окупится. Основными производителями промышленных перфораторов являются Makita, Hitachi, Metabo, Bosch, Hilti, DeWalt.
Бытовой перфоратор: самые оптимальные модели для рядового пользователя
Среди ассортимента производителей всегда есть наиболее востребованные позиции, получившие популярность благодаря приятному сочетанию цены и качества. Мы рассмотрим самые популярные модели перфораторов от трех кампаний мирового рынка.
Black & Decker KD970KA – двухрежимный перфоратор среднего класса, имеет мощность 750 Вт и энергию удара 2,2 Дж. Модель производится уже не первый год и пользуется постоянной популярностью у клиентов кампании. Как правило, срок гарантии на такой перфоратор составляет два года, что вполне обычно для подобного оборудования. Небольшим минусом можно назвать отсутствие третьего режима, что может несколько сократить срок службы перфоратора.
Makita HR2450 – при своей низкой стоимости имеет неплохие функциональные данные и достаточно популярен среди бытовых пользователей. Мощность данной модели составляет 780 Вт при силе удара в 2,7 Дж, что превышает показатели Black & Decker. Makita имеет три рабочих режима, потому и срок службы у нее больше, и есть возможность прокладки штроб с помощью зубила.
Однако заменять перфоратором отбойный молоток не рекомендуется – если все время использовать только ударный механизм, он очень быстро износится и потребует замены и работники кампании не сочтут данный случай гарантийным, т. к. износ ходовой части естественен, особенно в условиях постоянной ударной работы. Так что за ремонт платить все-таки придется. Как правило, гарантия на данную модель составляет один год.
к. износ ходовой части естественен, особенно в условиях постоянной ударной работы. Так что за ремонт платить все-таки придется. Как правило, гарантия на данную модель составляет один год.
Bosch PBH 3000-2 FRE – самая востребованная модель для бытового использования среди продукции кампании. Мощность перфоратора составляет 780 Вт при силе удара в 2,8 Дж, что дает нам самый высокий показатель среди перечисленных моделей. Скорость вращения составляет от 800 до 1500 оборотов в минуту.
Сменный патрон, который раньше был в комплекте, все равно не мог обеспечить качественную работу инструмента по дереву и металлу, а потому производители добавили в базовую комплектацию редуктор и увеличили количество оборотов до 3000 в минуту. Так что перфоратором теперь можно пользоваться и для сверления отверстий под розетки, и для замешивания растворов. Гарантия на инструмент составляет два года.
Из всего вышеперечисленного можно сделать вывод, что преимущества Bosch, как лидера на мировом рынке электротехнического оборудования, остаются неизменными и очевидными. Надеемся, теперь у вас не осталось вопросов о том, какой выбрать перфоратор для действительно качественного бытового использования.
Надеемся, теперь у вас не осталось вопросов о том, какой выбрать перфоратор для действительно качественного бытового использования.
Важно! При работе с перфоратором нельзя забывать о средствах индивидуальной защиты и технике безопасности!
Обзор предварительно расширенных перфораторных лоскутов
Предварительно расширенные перфораторные лоскуты, представляющие собой комбинацию расширения тканей с перфораторными лоскутами, становятся еще одной вехой в пластической хирургии. Этот лоскут унаследовал характеристики как перфорантных лоскутов, так и расширенных лоскутов, что делает его очень универсальным вариантом в реконструктивной хирургии. Однако определение предварительно расширенного перфораторного лоскута и влияние предварительного расширения на поверхностную ангиоархитектонику остаются спорными. В этой статье авторы рассматривают современные концепции, включая механизм расширения и возникающие в результате изменения ангиоархитектоники. Авторы также рассматривают предыдущие исследования и классификации предварительно расправленных перфораторных лоскутов.
Ключевые точки
- •
Благодаря предыдущим исследованиям базовой анатомии и предыдущему клиническому опыту предварительно расправленные перфорантные лоскуты стали предметом текущих исследований в области пластической хирургии из-за преимуществ как перфорантного лоскута, так и расширения тканей.
- •
Процесс расширения не только аналогичен процедуре задержки лоскута, но также увеличивает и расширяет капиллярно-сосудистый анастомоз, тем самым увеличивая перфузию лоскута.
- •
Pre-расширение позволяет дросселирующим анастомозам преобразоваться в настоящие анастомозы, позволяя одному перфоратору нести 2 или более соседних ангиосом, тем самым увеличивая площадь приживаемости лоскута.
- •
Из-за различных плоскостей мягких тканей, которые могут быть расширены, каждая с соответствующим кровоснабжением, предварительно расширенные перфораторные лоскуты могут восстанавливать дефекты мягких тканей различной толщины.

Введение
Расширение тканей позволило пластическим хирургам задействовать большее количество мягких тканей для устранения различных дефектов по всему телу. Этот метод оказался бесценным в пластической хирургии и может рассматриваться как реконструктивная веха в истории пластической хирургии.
Когда Ноймен впервые сообщил о клиническом применении резиновых баллонов в качестве имплантатов в 1950-х годах, он использовал термин «расширение кожи», описывая концепцию, согласно которой «кожа и подкожная ткань способны расширяться, и такое расширение возможно достичь в регионы, где это может понадобиться для клинического использования». Однако первое современное клиническое применение техники расширения мягких тканей появилось только после того, как Радован применил эту технику для реконструкции молочной железы в 1919 году.76. В то же время Чжан и Цзинь впервые использовали расширители тканей под кожей для реконструкции послеожоговых пороков развития и добились хороших клинических результатов в КНР в 1985 году.
Клиническое применение перфораторного лоскута Kroll и Rosenfield показало уменьшение деформации донорского участка с очевидным улучшением заживления. Эти изменения превратили лоскуты мягких тканей из грубых в рафинированные. Реконструкция ткани больше не нужна для того, чтобы просто закрыть дефект. Пластические хирурги постепенно смогли восстановить и форму, и функцию. «Гентский» консенсус по перфораторным лоскутам Терминология: предварительные определения был опубликован группой всемирно известных пластических хирургов в 2003 году. В этой статье признается влияние перфораторных лоскутов и их растущая ценность в международном сообществе пластических хирургов.
«Гентский» консенсус по перфораторным лоскутам Терминология: предварительные определения был опубликован группой всемирно известных пластических хирургов в 2003 году. В этой статье признается влияние перфораторных лоскутов и их растущая ценность в международном сообществе пластических хирургов.
Наряду с такими глубокими исследованиями перфорантов, в нужное время случайно возникла комбинация техники расширения тканей с перфораторными лоскутами. Цай впервые применил такую инновационную методику в реконструкции после устранения контрактуры ожогового рубца. Поскольку комбинация расширения тканей с перфораторными лоскутами применялась пластическими хирургами во всем мире для различных клинических применений, это ознаменовало появление предварительно расширенного перфораторного лоскута.
В этой статье авторы рассматривают изменения в поверхностной сосудистой системе после расширения ткани и предлагаемый механизм, а также клинические значения и классификации предварительно расширенного перфораторного лоскута на основе обновленных знаний о перфораторных лоскутах и тканевых расширениях.
Введение
Расширение тканей позволило пластическим хирургам задействовать большее количество мягких тканей для устранения различных дефектов по всему телу. Этот метод оказался бесценным в пластической хирургии и может рассматриваться как реконструктивная веха в истории пластической хирургии.
Когда Ноймен впервые сообщил о клиническом применении резиновых баллонов в качестве имплантатов в 1950-х годах, он использовал термин «расширение кожи», описывая концепцию, согласно которой «кожа и подкожная ткань способны расширяться, и такое расширение возможно достичь в регионы, где это может понадобиться для клинического использования». Однако первое современное клиническое применение техники расширения мягких тканей появилось только после того, как Радован применил эту технику для реконструкции молочной железы в 1919 году.76. В то же время Чжан и Цзинь впервые использовали расширители тканей под кожей для реконструкции послеожоговых пороков развития и добились хороших клинических результатов в КНР в 1985 году. Вистнес высоко ценил расширение тканей и его поразительные результаты и приравнивал такую технику к микрохирургия как один из знаковых методов реконструктивной хирургии. С тех пор произошел огромный рост фундаментальных научных исследований в области биохимии, биомеханики, гемодинамики и молекулярной биологии расширения тканей. Особое внимание в исследованиях уделялось изучению изменений региональной ангиоархитектоники и выживаемости донорских тканей после расправления лоскута. На основании этих исследований были разработаны методы расширения тканей, включающие в себя расширенные случайные лоскуты, расширенные осевые лоскуты и расширенные свободные лоскуты.
Вистнес высоко ценил расширение тканей и его поразительные результаты и приравнивал такую технику к микрохирургия как один из знаковых методов реконструктивной хирургии. С тех пор произошел огромный рост фундаментальных научных исследований в области биохимии, биомеханики, гемодинамики и молекулярной биологии расширения тканей. Особое внимание в исследованиях уделялось изучению изменений региональной ангиоархитектоники и выживаемости донорских тканей после расправления лоскута. На основании этих исследований были разработаны методы расширения тканей, включающие в себя расширенные случайные лоскуты, расширенные осевые лоскуты и расширенные свободные лоскуты.
Клиническое применение перфораторного лоскута Kroll и Rosenfield показало уменьшение деформации донорского участка с очевидным улучшением заживления. Эти изменения превратили лоскуты мягких тканей из грубых в рафинированные. Реконструкция ткани больше не нужна для того, чтобы просто закрыть дефект. Пластические хирурги постепенно смогли восстановить и форму, и функцию. «Гентский» консенсус по перфораторным лоскутам Терминология: предварительные определения был опубликован группой всемирно известных пластических хирургов в 2003 году. В этой статье признается влияние перфораторных лоскутов и их растущая ценность в международном сообществе пластических хирургов.
«Гентский» консенсус по перфораторным лоскутам Терминология: предварительные определения был опубликован группой всемирно известных пластических хирургов в 2003 году. В этой статье признается влияние перфораторных лоскутов и их растущая ценность в международном сообществе пластических хирургов.
Наряду с такими глубокими исследованиями перфорантов, в нужное время случайно возникла комбинация техники расширения тканей с перфораторными лоскутами. Цай впервые применил такую инновационную методику в реконструкции после устранения контрактуры ожогового рубца. Поскольку комбинация расширения тканей с перфораторными лоскутами применялась пластическими хирургами во всем мире для различных клинических применений, это ознаменовало появление предварительно расширенного перфораторного лоскута.
В этой статье авторы рассматривают изменения в поверхностной сосудистой системе после расширения ткани и предлагаемый механизм, а также клинические значения и классификации предварительно расширенного перфораторного лоскута на основе обновленных знаний о перфораторных лоскутах и тканевых расширениях.
Обновлены знания о лоскутах перфоратора
В 1987 году Тейлор и Палмер использовали рентгенографические исследования и инъекции красителя нескольким свежим трупам для изучения анатомической территории исходных артерий в коже и глубоких тканях; Было идентифицировано 374 основных перфоратора, что привело к концепции ангиосом.
Теория ангиосом Тейлора и Палмера показала, что поверхностные сосуды не заканчиваются в кожном слое ткани, а скорее образуют сосудистую сеть по всему телу. Между соседними ангиосомами имеется 2 типа анастомозов: истинные сосуды и дросселирующие сосуды (рис. 1). Между каждой территорией есть узкие зоны, которые служат разделительной линией. Традиционный аксиальный лоскут (включая перфорантный лоскут) эквивалентен наличию одного доминирующего сосуда, кровоснабжающего сосудистый лоскут. Случайный лоскут состоит из нескольких небольших недоминантных сосудистых сплетений, которые кровоснабжают лоскут. Однако было показано, что сосудистая территория осевых лоскутов часто дополняется соседними меньшими, не доминирующими сосудистыми перфорантами.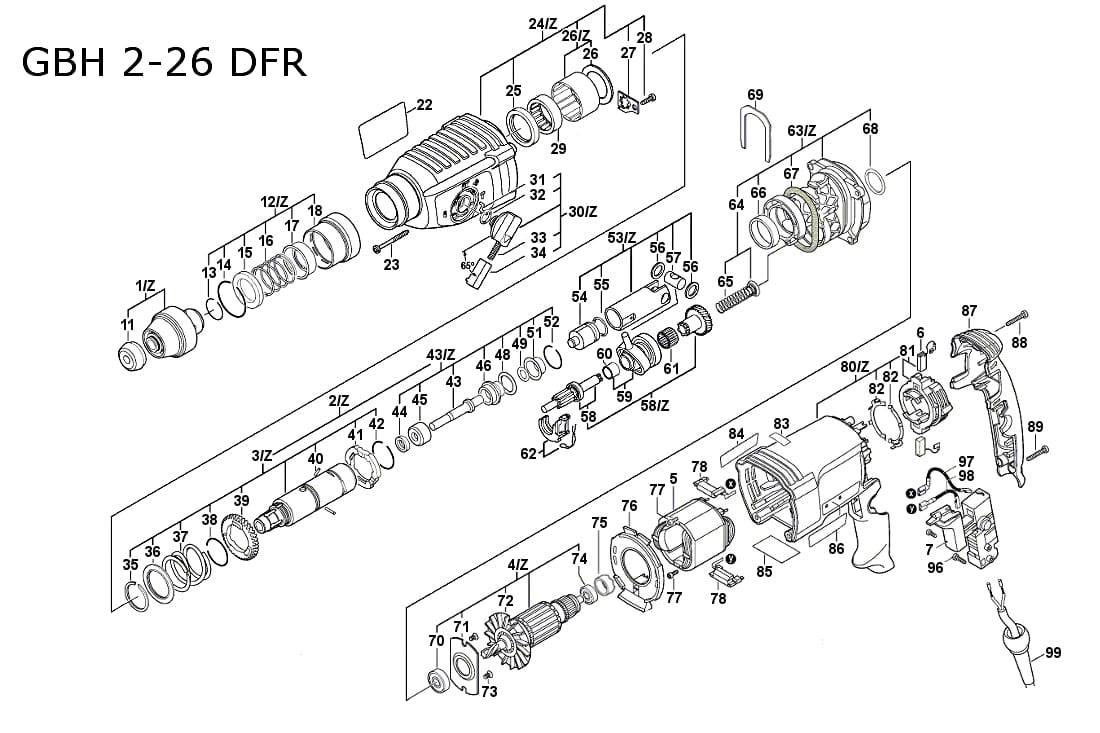 Этот вывод поддерживает концепцию о том, что сейф клиническая территория кожного перфоранта выходит за пределы анатомической территории этого перфоранта и включает анатомическую территорию следующего примыкающего кожного перфоранта, расположенного радиально в любом направлении. Согласно исследованиям Тейлора и Палмера, площадь приживаемости лоскута зависит от расстояния между территориями каждого перфорантного лоскута. Доминантный лоскут может расширяться в соседние области недоминантного территориального лоскута из-за изменений дросселирующих сосудов между перфораторными территориальными лоскутами, превращающихся в истинный сосудистый анастомоз (рис. 2).
Этот вывод поддерживает концепцию о том, что сейф клиническая территория кожного перфоранта выходит за пределы анатомической территории этого перфоранта и включает анатомическую территорию следующего примыкающего кожного перфоранта, расположенного радиально в любом направлении. Согласно исследованиям Тейлора и Палмера, площадь приживаемости лоскута зависит от расстояния между территориями каждого перфорантного лоскута. Доминантный лоскут может расширяться в соседние области недоминантного территориального лоскута из-за изменений дросселирующих сосудов между перфораторными территориальными лоскутами, превращающихся в истинный сосудистый анастомоз (рис. 2).
Три сосуда (1, 2 и 3) не сообщаются напрямую, оставляя 2 зоны удушья между каждой ангиосомой ( сверху ). Одну штуцерную зону можно открыть за счет увеличения количества судов и увеличения калибра существующих судов ( средний ). Тем не менее, 2 дроссельные зоны могут быть открыты одним и тем же механизмом после задержки или расширения ( внизу ).
На этом рисунке 4 ангиосомы. В область между перфораторами предлагается устанавливать расширитель, чтобы после расширения можно было добиться максимальной сосудистой перестройки и неоваскуляризации.
Развивая теорию ангиосом, Сен-Сир и его коллеги расширяют теорию ангиосом до термина перфорасома на основе своих анатомических исследований в 2009 году. Эта теория утверждает, что каждый перфорант занимает уникальную сосудистую территорию. Наиболее важная идея состоит в том, что каждая перфорасома связана с соседними перфорасомами с помощью 2 основных механизмов, которые включают как прямые, так и непрямые соединительные сосуды, крупные сосуды, называемые прямыми соединительными сосудами, и непрямые соединительные сосуды, связывающие перфорасомы через подкожное сплетение. Между тем, массовая васкуляризация перфоранта, обнаруженного рядом с сочленением, направлена в сторону от этого же сочленения, тогда как перфоранты, обнаруженные в средней точке между двумя сочленениями или в средней точке ствола, имеют разнонаправленное распределение потока.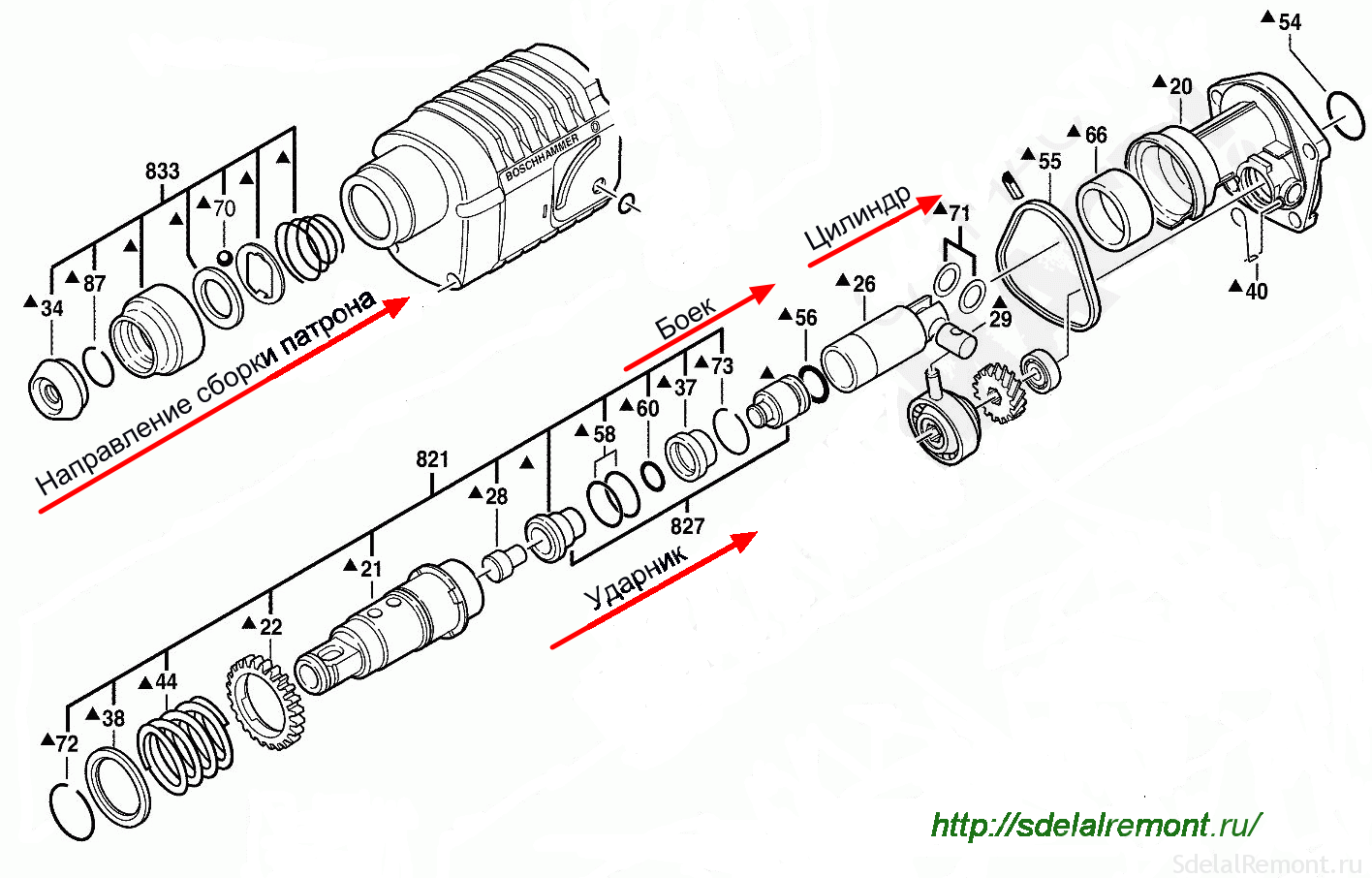 Следовательно, перфорасомы обладают следующими характеристиками: соседние перфорирующие ветви кровоснабжения области имеют связи посредством прямых и непрямых связей и через разные направления связи между различными ветвями (рис. 3).
Следовательно, перфорасомы обладают следующими характеристиками: соседние перфорирующие ветви кровоснабжения области имеют связи посредством прямых и непрямых связей и через разные направления связи между различными ветвями (рис. 3).
Имеются прямые соединительные сосуды крупного калибра, сообщающиеся между 2 перфорантами на эпифасциальном сплетении, и обильные непрямые соединительные сосуды мелкого калибра на дермальной сосудистой системе. Перфоранты отдают также косые и вертикальные ветви к подкожному сплетению.
Тейлор и его коллеги выполнили ангиографию кожи человека, чтобы лучше описать сосудистую структуру. Детально изучали артерии по системе, предложенной концепцией сосудистых территорий. (Ангиосомы должны были определять характеристики и законы стереоскопического трехмерного [3D] распределения кровеносных сосудов.) Статистика перфорирующих сосудов кожи среднего человеческого тела показала средний диаметр 0,5 мм или больше; 374 идентифицированных сосуда могут быть распределены для формирования почти 40 лоскутов перфорантных сосудов. Эти сосудистые находки (упомянутые области распределения сосудов) способствуют новому подходу к выявлению потенциально новых донорских участков лоскута. Это также прокладывает путь к новому поколению хирургических процедур, основанных на перфорантных лоскутах, и способствует улучшению традиционных способов выполнения реконструкции лоскутов. В 2008 году Танг и его коллеги предложили приложение 3D-Doctor, Mimics, Amira и другое программное обеспечение для 3D-реконструкции, которое могло бы заменить традиционную компьютерную томографию (КТ) визуализацией перфорантных лоскутов посредством 3D-визуализации. За тот же период Masia и коллеги, а также Alonso-Burgos и коллеги сообщили об использовании программного обеспечения для трехмерной визуализации под контролем КТ в предоперационном планировании реконструкции лоскута перфоратора глубокой нижней надчревной артерии. Эти новые инструменты хирургического планирования еще больше ускорили создание перфорантных лоскутов в эпоху цифровых технологий, позволив улучшить визуализацию хирургической анатомии с прямым преобразованием для клинического применения дизайна перфорантных лоскутов.
Эти сосудистые находки (упомянутые области распределения сосудов) способствуют новому подходу к выявлению потенциально новых донорских участков лоскута. Это также прокладывает путь к новому поколению хирургических процедур, основанных на перфорантных лоскутах, и способствует улучшению традиционных способов выполнения реконструкции лоскутов. В 2008 году Танг и его коллеги предложили приложение 3D-Doctor, Mimics, Amira и другое программное обеспечение для 3D-реконструкции, которое могло бы заменить традиционную компьютерную томографию (КТ) визуализацией перфорантных лоскутов посредством 3D-визуализации. За тот же период Masia и коллеги, а также Alonso-Burgos и коллеги сообщили об использовании программного обеспечения для трехмерной визуализации под контролем КТ в предоперационном планировании реконструкции лоскута перфоратора глубокой нижней надчревной артерии. Эти новые инструменты хирургического планирования еще больше ускорили создание перфорантных лоскутов в эпоху цифровых технологий, позволив улучшить визуализацию хирургической анатомии с прямым преобразованием для клинического применения дизайна перфорантных лоскутов.
Современные концепции предварительно расправленных перфораторных лоскутов
Kroll и Rosenfield впервые представили перфоратор в 1988 году. Вскоре после этого Koshima и Soeda описали мышечно-кожный перфорантный лоскут прямой мышцы живота в 1989 году. С конца 1980-х годов перфорантные лоскуты стали широко использоваться при реконструкции молочной железы. Однако возникла путаница в определении и номенклатуре перфораторных лоскутов; это вызывало трудности, когда хирурги пытались сообщить свои результаты или хирургические методы. В 2003 году в Генте был достигнут консенсус, в результате которого были созданы стандартизированные определения и согласованные правила терминологии и номенклатуры в отношении перфораторных лоскутов. Таким образом, перфорантный лоскут определяется как лоскут, состоящий только из кожи и/или подкожной жировой клетчатки. Сосуды, доказавшие кровоснабжение лоскута, являются изолированными перфорантами.
Таким образом, предварительно расширенный перфораторный лоскут относится к созданию перфораторного лоскута, который имеет больший охват мягких тканей с использованием техники расширения ткани. Расширители размещают в подкожном слое и под перфоратором для рекрутирования кожи и/или мягких тканей, покрывающих лоскут. Текущие клинические применения предварительно расширенных лоскутов включают расширенный местный лоскут, расширенный осевой лоскут, расширенный свободный лоскут, расширенный сверхтонкий лоскут и расширенный сборный лоскут. Хотя все эти лоскуты применяются как перфораторные лоскуты, их классификация остается неоднозначной. Однако для предварительно расширенного перфорантного лоскута влияние расширения ткани на улучшение кровоснабжения лоскута важнее, чем его классификация.
Расширители размещают в подкожном слое и под перфоратором для рекрутирования кожи и/или мягких тканей, покрывающих лоскут. Текущие клинические применения предварительно расширенных лоскутов включают расширенный местный лоскут, расширенный осевой лоскут, расширенный свободный лоскут, расширенный сверхтонкий лоскут и расширенный сборный лоскут. Хотя все эти лоскуты применяются как перфораторные лоскуты, их классификация остается неоднозначной. Однако для предварительно расширенного перфорантного лоскута влияние расширения ткани на улучшение кровоснабжения лоскута важнее, чем его классификация.
Предыдущие исследования предварительно расправленных кожных лоскутов
Сравнение выпуска закрылков с задержкой закрытия закрылков
В ранней литературе большинство исследователей расценивали эффект, вызванный расширением ткани, как аналог феномена задержки. Однако текущие данные показывают, что результат расширения может превзойти явление задержки. Некоторые исследования показывают, что расширение может также увеличить отношение длины к ширине кожных лоскутов произвольной формы в результате аугментации кровеносных сосудов и увеличения диаметра сосудов вдоль длинной оси лоскута.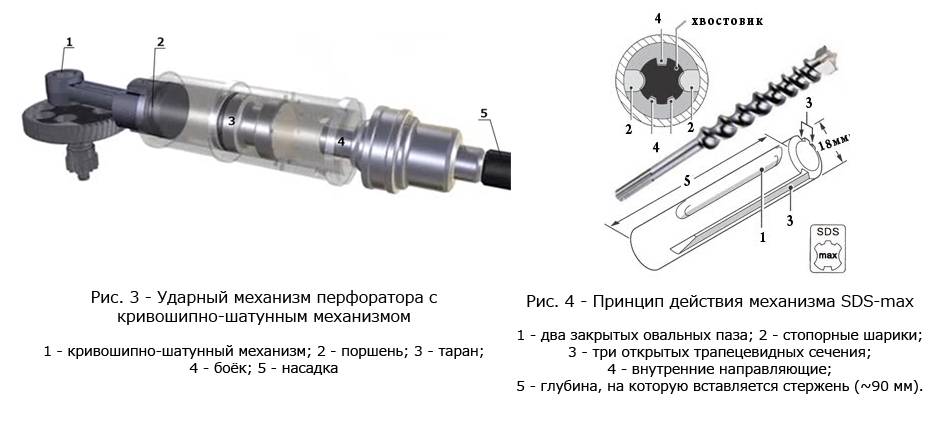 Saxby также обнаружил, что продолжительность выживания расширенных лоскутов была примерно на 50% больше, чем у отсроченных контролей.
Saxby также обнаружил, что продолжительность выживания расширенных лоскутов была примерно на 50% больше, чем у отсроченных контролей.
Феномен задержки расправленных лоскутов возникает при изменении сосудистой структуры в дермальном слое. Leighton и коллеги обнаружили, что поверхностные сосудистые сети увеличиваются после расширения. В исследовании описана заметная неоваскуляризация в сосочковом слое дермы и капсульных слоях во время расширения их кожно-мышечных лоскутов. Кроме того, микроскопические наблюдения расширенной кожи выявили увеличение количества капилляров и значительное увеличение капиллярного кровотока в кожных кровеносных сосудах. Хотя их исследования были сосредоточены на аксиальных лоскутах, сосудистая сеть перфорантных лоскутов одинакова. Следовательно, предварительно расправленные перфорантные лоскуты могут быть использованы для закрытия любого дефекта мягких тканей без необходимости трансплантации мышц или реиннервации.
Различные пути расширения тканей
Различные пути расширения ткани вызывают различные модели ангиогенеза. Маркс и его коллеги обнаружили, что быстрое расширение приводит к увеличению капиллярного кровотока в расширенной коже и усилению сохранения капиллярного кровотока. Более того, повторное быстрое расширение может быть лучше, чем быстрое расширение. Лю и его коллеги обнаружили, что многократное быстрое расширение может эффективно улучшить плотность сосудов в расширенных кожных лоскутах и превосходит быстрое расширение или традиционную технику расширения. Таким образом, исследователи рекомендовали повторное быстрое расширение из-за его эффективности в стимулировании васкуляризации лоскута и дополнительного преимущества сокращения периода необходимого лечения. Кроме того, они рекомендовали 4-недельный период после расширения, чтобы увеличить площадь расширенной кожи. Зенг и его коллеги также обосновали эти рекомендации, проведя биомеханические исследования. Тем не менее, основываясь на клиническом опыте авторов, они считают, что нормальные методы расширения также могут обеспечить идеальный результат при создании сверхтонких кожных перфораторных лоскутов.
Маркс и его коллеги обнаружили, что быстрое расширение приводит к увеличению капиллярного кровотока в расширенной коже и усилению сохранения капиллярного кровотока. Более того, повторное быстрое расширение может быть лучше, чем быстрое расширение. Лю и его коллеги обнаружили, что многократное быстрое расширение может эффективно улучшить плотность сосудов в расширенных кожных лоскутах и превосходит быстрое расширение или традиционную технику расширения. Таким образом, исследователи рекомендовали повторное быстрое расширение из-за его эффективности в стимулировании васкуляризации лоскута и дополнительного преимущества сокращения периода необходимого лечения. Кроме того, они рекомендовали 4-недельный период после расширения, чтобы увеличить площадь расширенной кожи. Зенг и его коллеги также обосновали эти рекомендации, проведя биомеханические исследования. Тем не менее, основываясь на клиническом опыте авторов, они считают, что нормальные методы расширения также могут обеспечить идеальный результат при создании сверхтонких кожных перфораторных лоскутов.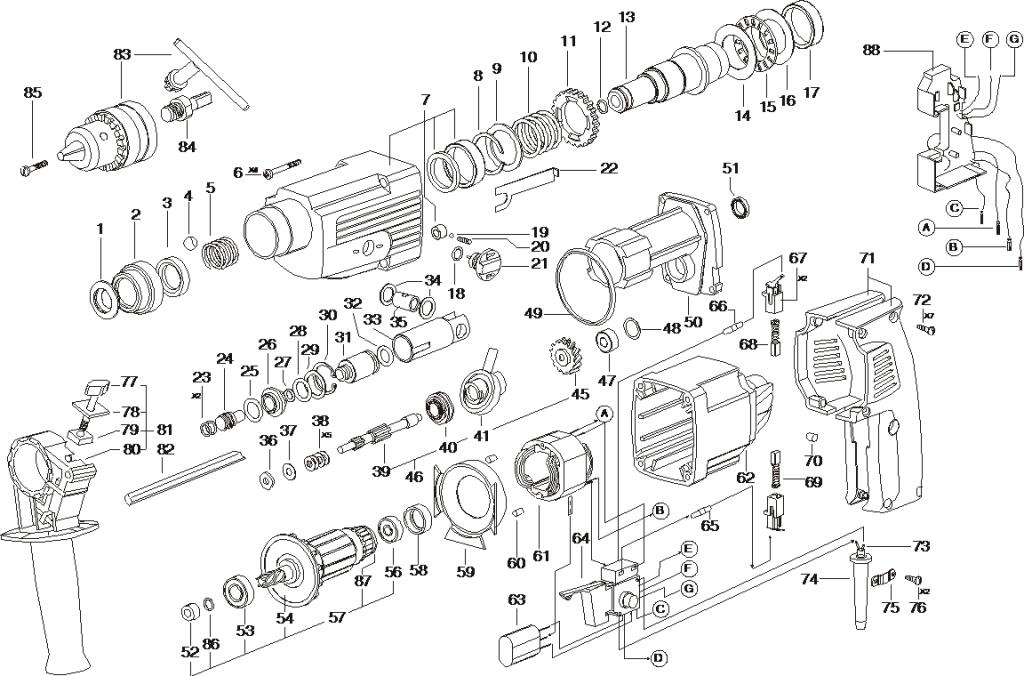
Роль сформированной капсулы
Капсула, которая образуется вокруг экспандера во время расширения ткани, остается спорной темой, в частности, следует ли ее иссекать во время последующей процедуры. Одно исследование показывает, что скорость немедленной ретракции значительно снижается после удаления капсулы. Таким образом, биомеханика расширенной ткани может лучше соответствовать нормальной коже. Тем не менее, Ян утверждает, что необходимо сохранять капсулу при поднятии лоскута, потому что плотность сосудов между расширенной кожей и расширенной капсулой заметна. Таким образом, ассоциированная капсула играет решающую роль в повышении выживаемости расширенных кожных лоскутов; авторы обычно сохраняют капсулу вместе с лоскутом при подъеме предварительно расширенного супертонкого кожного перфорантного лоскута, потому что капсула, образовавшаяся во время начального расширения, может играть роль в улучшении приживаемости дистального лоскута для реконструкции.
Площадь кровоснабжения
В экспериментальном исследовании авторов на мини-свиньях в 2005 году с использованием ангиографии для изучения глубокой артерии, огибающей подвздошную кость, и верхней надчревной артерии их исследование показало, что в группе с расширением ткани целевые сосуды полностью перфузированы с обильными анастомозами значительного размера и калибр. Этот вывод сравнивается с группой с задержкой, у которой было относительно меньше анастомозов, меньший калибр и меньшая перфузируемая территория, по сравнению с контрольной группой, с едва ли визуализируемыми целевыми сосудами. Выживаемость лоскута в расширенной группе была значительно выше, чем в контрольной группе в эксперименте A. Выживаемость в расширенной группе также была значительно выше, чем в группе с отсрочкой в эксперименте B (рис. 4).
Этот вывод сравнивается с группой с задержкой, у которой было относительно меньше анастомозов, меньший калибр и меньшая перфузируемая территория, по сравнению с контрольной группой, с едва ли визуализируемыми целевыми сосудами. Выживаемость лоскута в расширенной группе была значительно выше, чем в контрольной группе в эксперименте A. Выживаемость в расширенной группе также была значительно выше, чем в группе с отсрочкой в эксперименте B (рис. 4).
Тема WordPress от UFO themes
Влияние перфораторных лоскутов внутренней грудной артерии в сочетании с лучевой терапией при лечении келоидов больших размеров грудной клетки: Наш опыт заживление повреждений кожи (1). Обычно они возникают в областях с относительно высоким напряжением, таких как парастернальная область, плечи и верхняя часть спины. Распространенными причинами келоидов являются травма, хирургическое вмешательство и инфекция (2). Хотя келоиды являются доброкачественными гиперплазиями, их клинические проявления, такие как боль, зуд и изъязвление, часто вызывают функциональные нарушения, а их опухолевидный вид может привести к психосоциальным расстройствам и серьезно повлиять на качество жизни (3).
 Варианты лечения келоидов включают хирургическое вмешательство, облучение и другие нехирургические методы лечения. Для больших келоидов эффекты нехирургических методов лечения, таких как инъекции кортикостероидов, прессотерапия, лазерное лечение и повязки с силиконовым гелем, ограничены (4). В литературе показано, что хирургическое иссечение в сочетании с послеоперационным облучением может привести к идеальной частоте контроля крупных келоидов (5). Для лечения келоида стенки грудной клетки Long et al. упомянули применение нескольких лоскутов для реконструкции после резекции, включая местные лоскуты, лоскуты с перфорацией внутренней грудной артерии (IMAP) и островковые лоскуты с трапециевидной формой (6, 7). В текущем исследовании мы представили наш опыт использования пропеллерных лоскутов IMAP для реконструкции большого дефекта, оставшегося после иссечения келоида грудной клетки, с последующей лучевой терапией с использованием электронного луча. Результат был удовлетворительным.
Варианты лечения келоидов включают хирургическое вмешательство, облучение и другие нехирургические методы лечения. Для больших келоидов эффекты нехирургических методов лечения, таких как инъекции кортикостероидов, прессотерапия, лазерное лечение и повязки с силиконовым гелем, ограничены (4). В литературе показано, что хирургическое иссечение в сочетании с послеоперационным облучением может привести к идеальной частоте контроля крупных келоидов (5). Для лечения келоида стенки грудной клетки Long et al. упомянули применение нескольких лоскутов для реконструкции после резекции, включая местные лоскуты, лоскуты с перфорацией внутренней грудной артерии (IMAP) и островковые лоскуты с трапециевидной формой (6, 7). В текущем исследовании мы представили наш опыт использования пропеллерных лоскутов IMAP для реконструкции большого дефекта, оставшегося после иссечения келоида грудной клетки, с последующей лучевой терапией с использованием электронного луча. Результат был удовлетворительным.Материалы и методы
Информация для пациентов
Это ретроспективное исследование было одобрено местным комитетом по этике и соответствует Хельсинкской декларации Всемирной медицинской ассоциации.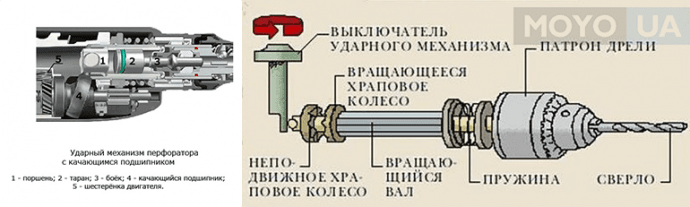 Все пациенты подписали формы информированного согласия и согласились на использование своих изображений для медицинских исследований.
Все пациенты подписали формы информированного согласия и согласились на использование своих изображений для медицинских исследований.
С июня 2017 г. по май 2020 г. в нашем отделении пролечено 27 пациентов с келоидами грудной стенки. В это ретроспективное исследование были включены 25 пациентов, получивших как лучевую терапию, так и трансплантацию лоскутов IMAP. Среди этих 25 пациентов 8 мужчин и 17 женщин в возрасте от 24 до 79 лет.лет, средний возраст 63 года. Причинами келоидов были операции у 12 пациентов, травмы у 7 пациентов и фолликулитная инфекция у 6 пациентов. Размеры келоидов составляли 3 см–15 см × 4 см–25 см, средний размер 4,82 см ± 2,53 см ×9,04 см ± 4,86 см. Средняя продолжительность келоидов составила 21,6 мес. Все больные предъявляли жалобы на боли и зуд различной степени, а у 16 пациентов перед операцией имелись рецидивы изъязвления и локализованная инфекция. Подробная информация о 25 пациентах приведена в таблице 1.
Таблица 1 . Подробная информация о 25 пациентах.
Подробная информация о 25 пациентах.
Хирургическая техника
Положение перфорирующих сосудов внутренней грудной артерии перед операцией определяли и маркировали с помощью цветной допплерографии. Операция проводилась под общим наркозом. Выполняли циркулярный разрез на расстоянии 1 мм от края келоидов, разрезали кожу и подкожную клетчатку и полностью удаляли келоиды в поверхностном слое глубокой фасции. После полного гемостаза рану промывали физиологическим раствором. Тщательно измеряли форму и размер области дефекта, который не мог быть ушит при первичном закрытии. Перфорант снова был обнаружен с помощью ручного доплеровского устройства, и точка вращения была определена в соответствии с положением сосудов. Как показано на рисунке 1, лоскут IMAP был разработан в соответствии с формой дефекта, так что расстояние между дистальным концом дефекта и точкой вращения было равно расстоянию между дистальным концом лоскута и точкой вращения. Дистальную часть лоскута рассекали в поверхностном слое фасции и постепенно переводили в слой глубокой фасции после того, как он располагался вплотную к сосудистой ножке.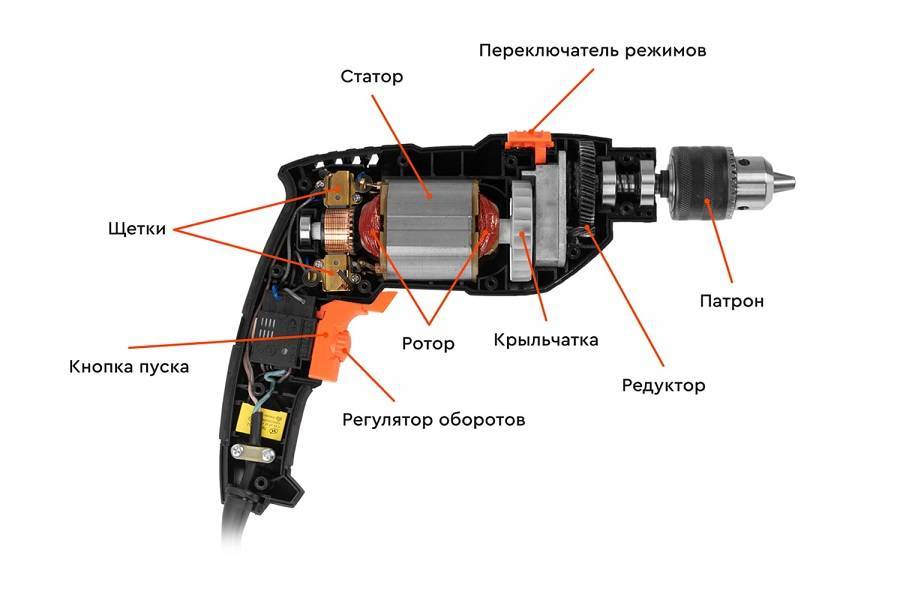 Неоднократно применялась ручная допплерография для подтверждения положения перфоратора во время этого процесса. Сосудистую ножку осторожно освободили на достаточную длину, чтобы обеспечить достаточную подвижность лоскута для полного покрытия дефекта без сильного натяжения. Разрез кожи зашивали с помощью редукционных швов, под лоскут помещали дренажную трубку.
Неоднократно применялась ручная допплерография для подтверждения положения перфоратора во время этого процесса. Сосудистую ножку осторожно освободили на достаточную длину, чтобы обеспечить достаточную подвижность лоскута для полного покрытия дефекта без сильного натяжения. Разрез кожи зашивали с помощью редукционных швов, под лоскут помещали дренажную трубку.
Рисунок 1 . Хирургические процедуры. ( A ) Измерил и спроектировал лоскут в соответствии с формой и размером дефекта. ( B,C ) Лоскут рассекают и осторожно освобождают сосудистую ножку, чтобы обеспечить вращение. ( D,E ) Лоскут был повернут и закрыл дефект без особого натяжения.
Лучевая терапия
В течение 24 ч после келоидной резекции как донорский, так и реципиентный участок облучали электронным пучком с помощью линейного ускорителя электронов VARIAN2300CD (компания VARIAN, США). После защиты нормальной кожи вокруг разреза свинцовой пластиной облучение электронным пучком с энергией 6 МэВ проводилось на расстоянии 0,5–1,0 см от хирургического разреза (включая игольное ушко шовного материала) один раз в день в течение 5 дней подряд в качестве курса лечения. лечения с дозой 5 Гр каждый раз и общей дозой 25 Гр.
лечения с дозой 5 Гр каждый раз и общей дозой 25 Гр.
Послеоперационный уход и оценка эффекта
После операции внимательно наблюдали за кровоснабжением лоскута. Дренажную трубку удаляли, когда объем дренажа составлял менее 10 мл в сутки, как правило, на 2–3 день после операции. Швы снимали через 14 дней после операции, накладывали пластины из силиконового геля на 6–12 мес.
Медиана продолжительности наблюдения составила 18 месяцев (диапазон от 12 до 32 месяцев). Шкала оценки рубцов пациента и наблюдателя (POSAS) использовалась до и после операции для оценки эффекта лечения (8). Местный рецидив келоидов также определяли с использованием следующих критериев: гиперплазия рубца превышала исходный хирургический разрез, с такими симптомами, как зуд и боль, или без них.
Статистический анализ
Программа SPSS (версия 22.0, SPSS Inc., Чикаго, США) использовалась для обработки, анализа и расчета данных. Метод Колмогорова-Смирнова использовался для проверки того, соответствует ли каждая группа данных нормальному распределению. Данные с нормальным распределением выражены как среднее ± стандартное отклонение (x¯±SD) и сравнивались с тестом независимых выборок t . Данные, не соответствующие нормальному распределению, выражаются в виде медианы. Данные подсчета выражены в процентах (%). А 9Значение 0031 P < 0,05 считалось статистически значимым и отмечено в таблице знаком *.
Данные с нормальным распределением выражены как среднее ± стандартное отклонение (x¯±SD) и сравнивались с тестом независимых выборок t . Данные, не соответствующие нормальному распределению, выражаются в виде медианы. Данные подсчета выражены в процентах (%). А 9Значение 0031 P < 0,05 считалось статистически значимым и отмечено в таблице знаком *.
Результаты
После келоидной резекции площадь дефекта составила 3 см–15 см × 4 см–25 см, средний размер 5,74 см ± 2,46 см × 10,24 см ± 5,16 см. Размер лоскутов составлял 3 см–16 см × 4 см–27 см, средний размер 6,88 см ± 2,80 см ×11,44 см ± 5,63 см. Все сайты-доноры и сайты-реципиенты были закрыты без напряжения. Все лоскуты прижились и зажили без осложнений.
Рецидива келоида при последующем наблюдении не наблюдалось. Среди 25 пациентов у 2 наблюдалось локальное отшелушивание эпидермиса, которое восстановилось через 4–6 мес. Результаты оценки POSAS показаны в Таблице 2. Как оценка врача, так и оценка пациента после операции были значительно ниже, чем до операции, что указывает на удовлетворительные результаты лечения. Типичные случаи показаны на рисунках 2–4.
Типичные случаи показаны на рисунках 2–4.
Рисунок 2 . 46-летняя женщина страдает келоидами передней стенки грудной клетки. ( A ) Выявлено положение перфораторов, отмечена зона резекции. ( B ) После резекции остается дефект размером 5 см × 7 см. Лоскут был спроектирован, и во время отделения лоскута неоднократно выявлялся сосуд. ( C ) Дефект закрыли без натяжения. ( D ) 18 месяцев после операции.
Рисунок 3 . 57-летний мужчина страдает от большого келоида передней грудной стенки с рецидивирующим изъязвлением. ( A ) Выявлено положение перфорантов, отмечена зона резекции. ( B ) Размер верхней части области дефекта, которая не могла быть ушита при первичном закрытии, составляла 6 см × 12 см и оставалась после резекции. ( C ) Для закрытия дефекта был наложен лоскут IMAP, и кожный разрез был закрыт без особого натяжения. ( D ) 15 месяцев после операции.
Рисунок 4 . 60-летняя женщина страдает келоидом передней стенки грудной клетки. ( A ) Обнаружен двусторонний IMAP, и его положение отмечено. ( B ) Для закрытия дефекта был выбран левосторонний лоскут IMAP. ( C ) Через 12 месяцев после операции.
60-летняя женщина страдает келоидом передней стенки грудной клетки. ( A ) Обнаружен двусторонний IMAP, и его положение отмечено. ( B ) Для закрытия дефекта был выбран левосторонний лоскут IMAP. ( C ) Через 12 месяцев после операции.
Таблица 2 . Результаты шкалы оценки рубца пациента и наблюдателя.
Обсуждение
Келоиды являются одной из самых сложных проблем в клиническом лечении. Механизм возникновения келоида полностью не проиллюстрирован, но считается, что он связан с внутренними факторами, такими как наследственность, раса, возраст и натяжение кожи, а также с внешними факторами, такими как травма, инфекция и техника наложения швов (1). Келоиды, вероятно, возникают в областях с высоким напряжением, таких как грудная стенка, что позволяет предположить, что их появление в значительной степени связано с напряжением раны. Несмотря на то, что было разработано множество методов лечения, частота рецидивов келоидных рубцов по-прежнему высока. Было показано, что хирургическая резекция в сочетании с лучевой терапией имеет самую низкую частоту рецидивов (4).
Было показано, что хирургическая резекция в сочетании с лучевой терапией имеет самую низкую частоту рецидивов (4).
При больших келоидах, расположенных в зонах высокого напряжения, часто требуются пластические и реконструктивные методы для восстановления дефекта, оставшегося после хирургической резекции. Техника расширения тканей широко используется с 1970-х годов. Это позволяет избежать травм донорского участка и обеспечить одинаковый цвет и текстуру между лоскутами и реципиентной областью (9). Также описано применение тканевого расширителя при лечении гигантских келоидов (10). Однако расширение тканей имеет длительный терапевтический процесс с рядом осложнений. В одном исследовании для лечения келоидных рубцов на теле использовалась дилатация по центру рубца, а у двух пациентов с келоидными рубцами передней части грудной клетки после операции произошел перелом грудной клетки (11). В нескольких исследованиях предлагалось использовать свободные кожные трансплантаты при лечении крупных келоидов (12, 13). Тем не менее, кожные трансплантаты могут привести к образованию новых шрамов на донорских участках, а также к долговременному стягиванию и пигментации кожи. Таким образом, кожный лоскут, несомненно, является лучшим выбором для одноэтапной реконструкции без натяжения после келоидной резекции.
Тем не менее, кожные трансплантаты могут привести к образованию новых шрамов на донорских участках, а также к долговременному стягиванию и пигментации кожи. Таким образом, кожный лоскут, несомненно, является лучшим выбором для одноэтапной реконструкции без натяжения после келоидной резекции.
В последние годы применение перфораторных лоскутов постепенно расширяется. Этот тип лоскута относится к категории аксиальных сосудистых лоскутов и зависит от кровоснабжения большого количества перфорирующих сосудов, даже малого диаметра (14). Перфораторные лоскуты могут быть собраны из нескольких областей за пределами обычных донорских участков мышечно-кожных лоскутов. Кроме того, ткани могут быть адаптированы и эффективно обрезаны в соответствии с требованиями. Применение перфораторных лоскутов обеспечивает гибкую конструкцию и точное рассечение, сводит к минимуму повреждение донорского участка и в конечном итоге обеспечивает превосходный эстетический вид и функциональность (15). Лоскут IMAP, который относится к осевому лоскуту на ножке с перфораторами внутренней грудной артерии, является идеальным выбором для реконструкции дефектов грудной стенки.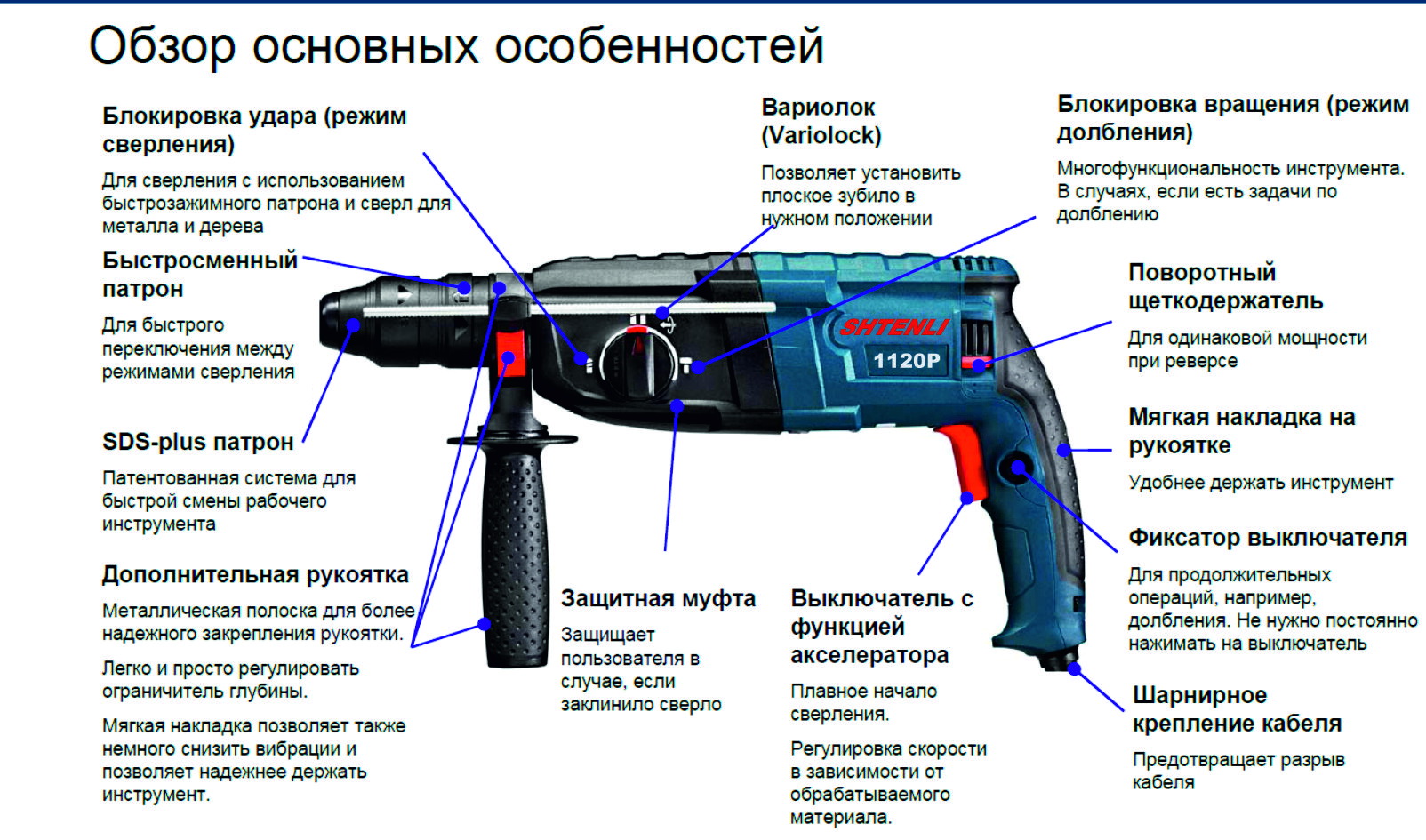 Двусторонние внутренние грудные артерии берут начало от подключичной артерии, входят в грудную полость вниз и спускаются вертикально к внутренней поверхности грудной стенки примерно на 1 см от наружного края грудины (16). Между первой и шестой межреберными артериями могут быть перфорирующие ветви. Обычно второй межреберный перфорант относительно толстый и постоянный, и соответствующий лоскут широко используется при реконструкции головы и шеи (17). Во время нашей клинической практики мы заметили, что у пациенток женского пола имеется большое количество ткани вблизи подгрудной складки, поэтому лоскуты на ножке с пятым и шестым межреберными перфорантами часто предназначались для того, чтобы скрыть рубец донорского участка и уменьшить натяжение донорского участка. область. Поскольку большая часть келоидов на грудной стенке располагалась на поверхности грудины, пропеллерные лоскуты IMAP могли легко устранить дефект, а донорский и реципиентный участки могли одновременно подвергаться лучевой терапии, сводя к минимуму боль и сокращая время восстановления.
Двусторонние внутренние грудные артерии берут начало от подключичной артерии, входят в грудную полость вниз и спускаются вертикально к внутренней поверхности грудной стенки примерно на 1 см от наружного края грудины (16). Между первой и шестой межреберными артериями могут быть перфорирующие ветви. Обычно второй межреберный перфорант относительно толстый и постоянный, и соответствующий лоскут широко используется при реконструкции головы и шеи (17). Во время нашей клинической практики мы заметили, что у пациенток женского пола имеется большое количество ткани вблизи подгрудной складки, поэтому лоскуты на ножке с пятым и шестым межреберными перфорантами часто предназначались для того, чтобы скрыть рубец донорского участка и уменьшить натяжение донорского участка. область. Поскольку большая часть келоидов на грудной стенке располагалась на поверхности грудины, пропеллерные лоскуты IMAP могли легко устранить дефект, а донорский и реципиентный участки могли одновременно подвергаться лучевой терапии, сводя к минимуму боль и сокращая время восстановления.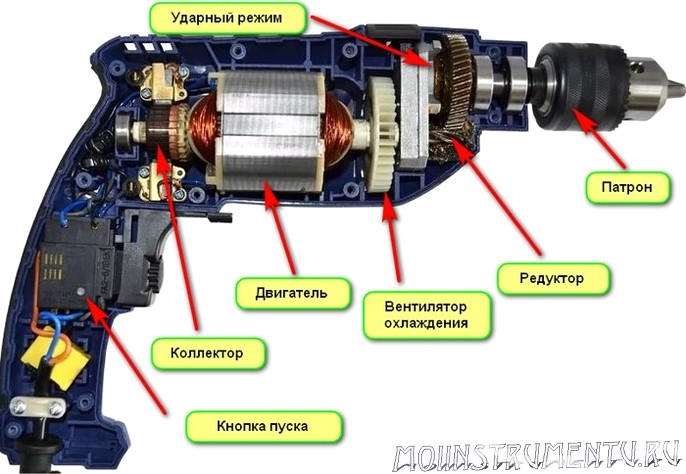 В связи с разницей в диаметре ИМАП для определения сосудов перед операцией использовали цветную допплерографию, а во время операции неоднократно применяли ручную допплерографию для выбора наилучшего перфоранта и обеспечения успешного лечения.
В связи с разницей в диаметре ИМАП для определения сосудов перед операцией использовали цветную допплерографию, а во время операции неоднократно применяли ручную допплерографию для выбора наилучшего перфоранта и обеспечения успешного лечения.
Хирургическая резекция в сочетании с послеоперационной лучевой терапией может эффективно лечить келоиды. В течение 24 ч после операции подавляющее большинство клеток грануляционной ткани раны представляют собой фибробласты, высокочувствительные к облучению, но постепенно превращающиеся в фиброциты. Следовательно, чем раньше применение лучевой терапии для торможения образования фибробластов, тем меньше рост и рецидив келоидов. Кроме того, послеоперационная лучевая терапия может ингибировать стимуляцию иммунных клеток к фибробластам, снижать синтез коллагеновых волокон и контролировать образование рубцов (18). В настоящее время не существует стандартных рекомендаций по дозе послеоперационной лучевой терапии. Однако данные свидетельствуют о том, что биоэквивалентная доза (BED) послеоперационной лучевой терапии келоидных рубцов должна достигать 30 Гр (19). Одно исследование показало, что частота местных рецидивов келоидов после послеоперационной лучевой терапии в дозе 18 Гр/3 раза (КЭД: 28,8 Гр) составила 5,3% (20). Другая группа использовала лучевую терапию 15 Гр/3 раза (BED: 22,5 Гр) и получила частоту рецидивов 26,7% (21). В текущем исследовании мы использовали 20 Гр/5 раз (BED: 28 Гр) посредством облучения электронным пучком . Медиана наблюдения составила 18 месяцев, местных рецидивов не было. Поздние побочные эффекты послеоперационной лучевой терапии включают пигментацию, депигментацию, атрофию кожи и кожные язвы. На момент наблюдения ни у одного из пациентов не наблюдалось значительных поздних побочных эффектов.
Одно исследование показало, что частота местных рецидивов келоидов после послеоперационной лучевой терапии в дозе 18 Гр/3 раза (КЭД: 28,8 Гр) составила 5,3% (20). Другая группа использовала лучевую терапию 15 Гр/3 раза (BED: 22,5 Гр) и получила частоту рецидивов 26,7% (21). В текущем исследовании мы использовали 20 Гр/5 раз (BED: 28 Гр) посредством облучения электронным пучком . Медиана наблюдения составила 18 месяцев, местных рецидивов не было. Поздние побочные эффекты послеоперационной лучевой терапии включают пигментацию, депигментацию, атрофию кожи и кожные язвы. На момент наблюдения ни у одного из пациентов не наблюдалось значительных поздних побочных эффектов.
Ограничение использования пропеллерных лоскутов IMAP для лечения келоидных рубцов грудной клетки заключается в том, что у пациентов, перенесших торакотомию, или пациентов с опухолью грудной клетки, получивших лучевую терапию после первичной операции, их внутренние грудные артерии или перфорирующие сосуды могли быть повреждены и не могли снабжать пропеллерные лоскуты . В этом случае следует рассмотреть другой метод. Этот подход особенно подходит для пожилых женщин, у которых относительно дряблая и обвисшая грудь.
В этом случае следует рассмотреть другой метод. Этот подход особенно подходит для пожилых женщин, у которых относительно дряблая и обвисшая грудь.
В заключение, применение пропеллерного лоскута IMAP в сочетании с лучевой терапией при лечении больших келоидных рубцов грудной клетки имеет преимущества, включая минимизацию повреждения донорского участка, короткое время операции, быстрое послеоперационное восстановление, низкую частоту рецидивов и хороший функциональный результат, а также имеет хорошее клиническое применение. перспективы.
Заявление о доступности данных
Первоначальные материалы, представленные в исследовании, включены в статью/дополнительный материал, дальнейшие запросы можно направлять соответствующему автору.
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены комитетом по биомедицинской этике Первой больницы Пекинского университета. Пациенты/участники предоставили письменное информированное согласие на участие в этом исследовании.
Вклад авторов
BW внес свой вклад в разработку концепции и дизайна исследования. JZ и KX написали первый черновик рукописи. SJ организовал базу данных. SQ провел лучевую терапию для пациентов. RH провел статистический анализ. XQ написал разделы рукописи. Все авторы внесли свой вклад в статью и одобрили представленную версию.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Примечание издателя
Все претензии, изложенные в этой статье, принадлежат исключительно авторам и не обязательно представляют претензии их дочерних организаций или издателя, редакторов и рецензентов. Любой продукт, который может быть оценен в этой статье, или претензии, которые могут быть сделаны его производителем, не гарантируются и не поддерживаются издателем.
Ссылки
1. Слемп А.Е., Киршнер Р. Е. Келоиды и рубцы: обзор келоидов и рубцов, их патогенез, факторы риска и лечение. Curr Opin Pediatr . (2006) 18(4):396–402. doi: 10.1097/01.mop.0000236389.41462.ef
Е. Келоиды и рубцы: обзор келоидов и рубцов, их патогенез, факторы риска и лечение. Curr Opin Pediatr . (2006) 18(4):396–402. doi: 10.1097/01.mop.0000236389.41462.ef
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
2. Огава Р. Келоидные и гипертрофические рубцы – результат хронического воспаления в ретикулярной дерме. Int J Mol Sci . (2017) 18(3):606. doi: 10.3390/ijms18030606
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
3. Берман Б., Мадераль А., Рафаэль Б. Келоиды и гипертрофические рубцы: патофизиология, классификация и лечение. Дерматол Хирург . (2017) 43 (Приложение 1): S3–18. doi: 10.1097/DSS.0000000000000819
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
4. Ogawa R, Akaishi S, Kuribayashi S, Miyashita T. Келоиды и гипертрофические рубцы теперь можно полностью вылечить: недавний прогресс в нашем понимании патогенеза келоидов и гипертрофических рубцов и наиболее многообещающая современная терапевтическая стратегия. J Nippon Med Sch . (2016) 83 (2): 46–53. doi: 10.1272/jnms.83.46
J Nippon Med Sch . (2016) 83 (2): 46–53. doi: 10.1272/jnms.83.46
Реферат PubMed | Полный текст перекрестной ссылки | Google Scholar
5. Xu J, Yang E, Yu NZ, Long X. Лучевая терапия при лечении келоидов: история, стратегия, эффективность и осложнения. Chin Med J (англ.) . (2017) 130 (14): 1715–21. doi: 10.4103/0366-6999.209896
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. Huang J, Dong R, Wang X, Yu N, Zhao R, Bai M, et al. Клапанные перфораторные островковые лоскуты с дизайном Keystone для реконструкции после иссечения келоида грудной клетки: серия ретроспективных случаев. J Космет Дерматол . (2021) 20 (3): 937–42. doi: 10.1111/jocd.13684
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
7. Long X, Zhang M, Wang Y, Zhao R, Wang Y, Wang X. Алгоритм лечения келоидов грудной стенки. Медицина (Балтимор) . (2016) 95(35):e4684. doi: 10.1097/MD.0000000000004684
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
8. Draaijers LJ, Tempelman FR, Botman YA, Tuinebreijer WE, Middelkoop E, Kreis RW, et al. Шкала оценки рубца пациента и наблюдателя: надежный и удобный инструмент для оценки рубца. Пласт Реконстр Хирург . (2004) 113(7):1960–5; обсуждение 6–7. doi: 10.1097/01.PRS.0000122207.28773.56
Draaijers LJ, Tempelman FR, Botman YA, Tuinebreijer WE, Middelkoop E, Kreis RW, et al. Шкала оценки рубца пациента и наблюдателя: надежный и удобный инструмент для оценки рубца. Пласт Реконстр Хирург . (2004) 113(7):1960–5; обсуждение 6–7. doi: 10.1097/01.PRS.0000122207.28773.56
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
9. Радован С. Расширение тканей при реконструкции мягких тканей. Пласт Реконстр Сург . (1984) 74(4):482–92. doi: 10.1097/00006534-198410000-00005
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
10. Jones K, Fuller CD, Luh JY, Childs CC, Miller AR, Tolcher AW, et al. Отчет о клиническом случае и обзор литературы: лечение гигантских келоидов промежности с помощью постэксцизионной лучевой терапии. BMC Дерматол . (2006) 6:7. doi: 10.1186/1471-5945-6-7
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
11. Wu M, Gu JY, Duan R, Wei BX, Xie F. Расширение в центре рубца при лечении крупных келоидов. Чемоданы World J Clin . (2022) 10 (18): 6032–8. doi: 10.12998/wjcc.v10.i18.6032
Расширение в центре рубца при лечении крупных келоидов. Чемоданы World J Clin . (2022) 10 (18): 6032–8. doi: 10.12998/wjcc.v10.i18.6032
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
12. Li W, Wang Y, Wang X, Liu Z. Предварительный разрез края келоида, метод предварительной лучевой терапии при лечении больших келоидных кожных трансплантатов. Дерматол Хирург . (2014) 40 (1): 52–7. doi: 10.1111/dsu.12374
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
13. Браун Н.А., Ортега Ф.Р. Роль полнослойной кожной пластики и инъекций стероидов в лечении аурикулярных келоидов. Энн Пласт Сург . (2010) 64(5):637-8. doi: 10.1097/SAP.0b013e3181dba8aa
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
14. Wei FC, Jain V, Suominen S, Chen HC. Путаница среди перфорантных лоскутов: что такое настоящий перфорантный лоскут? Пласт Реконстр Хирург . (2001) 107(3):874–6. doi: 10.1097/00006534-200103000-00037
doi: 10.1097/00006534-200103000-00037
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
15. Ким Дж.Т., Ким С.В. Лоскут с перфорацией по сравнению с обычным лоскутом. J Korean Med Sci . (2015) 30(5):514–22. doi: 10.3346/jkms.2015.30.5.514
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
16. Fansa H. Внутренняя грудная артерия и сосуды-перфораторы вены как сосуды-реципиенты для устранения неполадок. Plast Reconstr Surg Glob Open . (2019) 7(3):e2148. doi: 10.1097/GOX.0000000000002148
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
17. Альмадори Г., Де Корсо Э., Висконти Г., Алмадори А., Ди Чинтио Г., Меле Д.А. и др. Влияние пропеллерного лоскута внутренней грудной артерии на шлифовку шеи и закрытие свища после операции по спасению рака гортани: наш опыт. Голова Шея . (2019) 41(11):3788–97. doi: 10.1002/hed.25903
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
18. Sun Q, Yu ET, Zhou Y, Tong S, Sun X, Li KZ, et al. Влияние сроков послеоперационной лучевой терапии на гипертрофический рубец на модели кролика. Med Sci Monit . (2020) 26:e921263. doi: 10.12659/MSM.921263
Sun Q, Yu ET, Zhou Y, Tong S, Sun X, Li KZ, et al. Влияние сроков послеоперационной лучевой терапии на гипертрофический рубец на модели кролика. Med Sci Monit . (2020) 26:e921263. doi: 10.12659/MSM.921263
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
19. Kal HB, Veen RE. Биологически эффективные дозы послеоперационной лучевой терапии в профилактике келоидных рубцов. Зависимость доза-эффект. Страхлентер Онкол . (2005) 181(11):717–23. doi: 10.1007/s00066-005-1407-6
Реферат PubMed | Полный текст перекрестной ссылки | Google Scholar
20. Дохи Т., Курибаяши С., Тоса М., Аоки М., Акаиси С., Огава Р. Z-пластика и послеоперационная лучевая терапия келоидных рубцов плеча: анализ 38 пациентов. Plast Reconstr Surg Glob Open . (2019) 7(11):e2496. doi: 10.1097/GOX.0000000000002496
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
21. Ogawa R, Mitsuhashi K, Hyakusoku H, Miyashita T.

 ru
ru